Übersicht
Lipoproteine
Jedes Lipoprotein besteht aus einer hydrophilen Hülle, die aus Apolipoproteinen und Phospholipiden gebildet wird, und einem hydrophoben Kern, der Triglyceride und Cholesterinester enthält. Sie spielen eine zentrale Rolle im Fettstoffwechsel und beeinflussen das Herz-Kreislauf-Risiko, insbesondere durch den Cholesterintransport.
Lipoproteine
- Chylomikronen
- VLDL
(very low density lipoproteins) - IDL (intermediate density lipoproteins)
- LDL
(low densitiy lipoproteins) - HDL
(high densitiy lipoproteins)
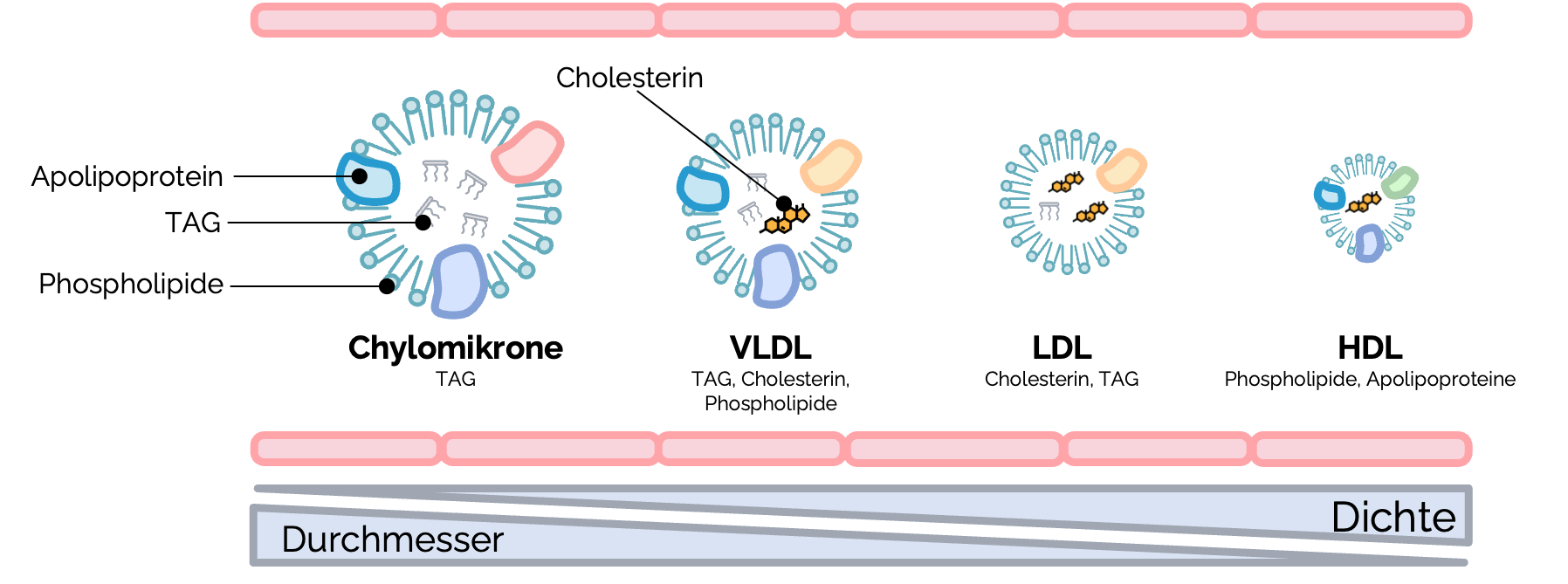
| Lipoprotein-Typ | Wichtige Apolipo- proteine | Cholesterin (verestert und frei) | Dichte (g/ml) | Durch-messer (nm) | Triacyl- glycerine (Relative Zusammensetzung in %) | Apoli- proteine (Relative Zusammensetzung in %) |
|---|---|---|---|---|---|---|
| Chylo-mikronen | ApoB-48 ApoC-II ApoE | 4 | 0,95 | Bis zu 600 | 90 | 2 |
| VLDL | ApoB-100 ApoC-II | 20 | 0,95-1,006 | 30-90 | 54 | 10 |
| IDL | ApoB-100 | 43 | 1,006-1,02 | 25-30 | 20 | 17 |
| LDL | ApoB-100 | 52 | 1,02-1,06 | 21-27 | 4 | 23 |
| HDL | ApoA-I ApoE | 19 | 1,06-1,21 | 7-13 | 5 | 46 |
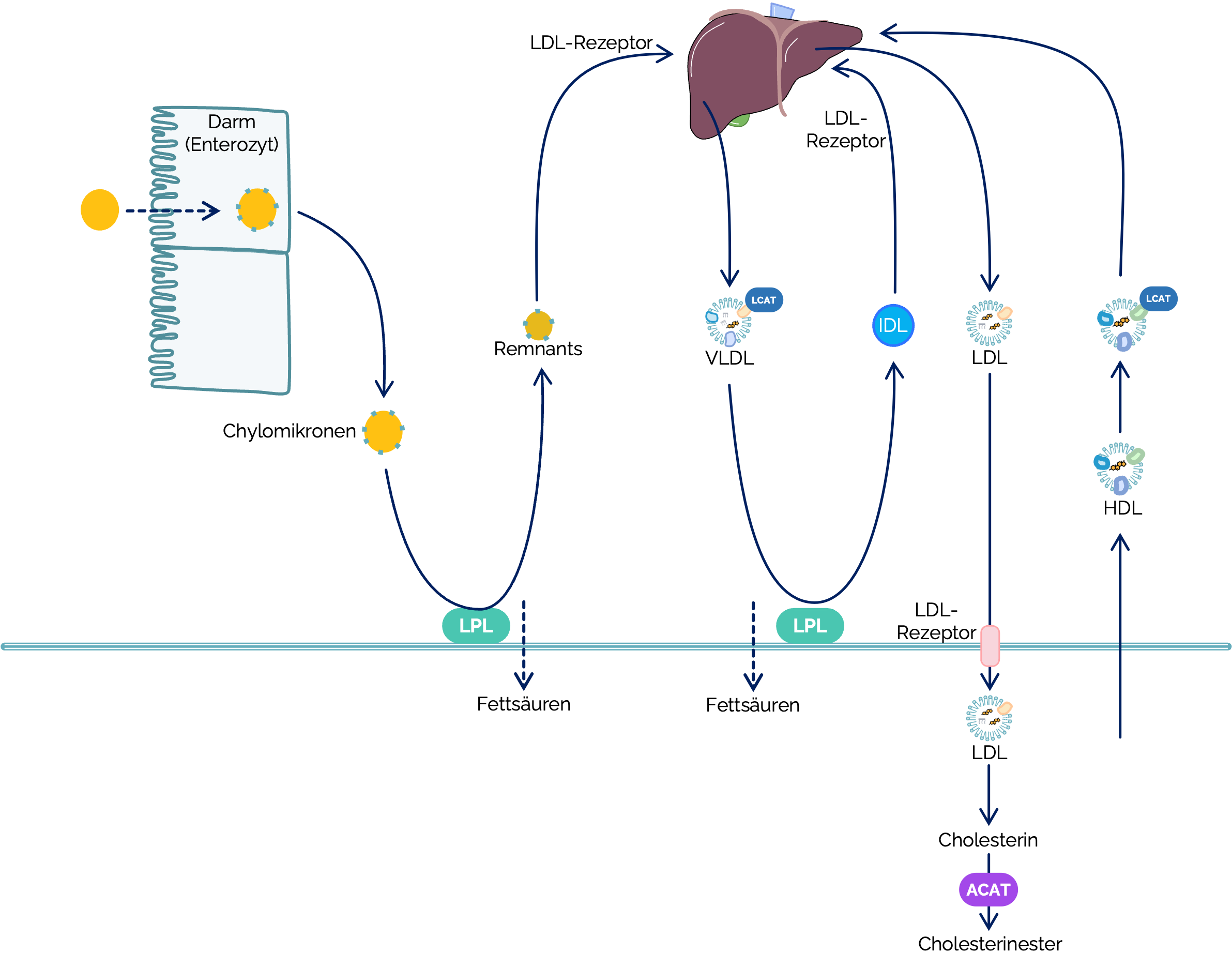
Stoffwechsel der Lipoproteine
Chylomikronen
- Bildung
- Ort: Enterozyten der Darmmukosa
- Gebildet aus:
- ApoB-48, Triacylglycerine, Cholesterinester, weitere Lipide
- Lipide
stammen aus der Wiederveresterung von Nahrungsfetten
- ApoB-48, Triacylglycerine, Cholesterinester, weitere Lipide
- Weg der Chilomikronen

- Funktion
- Transport von Nahrungsfetten (Triacylglycerine) zu extrahepatischen Geweben
- Versorgung von Muskeln und Fettgewebe mit Fettsäuren
- Cholesterintransport vom Darm zur Leber
- Aufnahme und Verteilung fettlöslicher Vitamine
- Modifikation in der Blutbahn
- HDL
überträgt ApoC-II und ApoE an Chylomikronen - ApoC-II aktiviert Lipoproteinlipase (LPL) → liegt an der Außenseite der Endothelzellmembranen und spaltet Triacylglycerine der Chylomikronen
- Fettsäuren → Aufnahme in Muskeln und Fettgewebe oder Transport mit Albumin
- Glycerin → gelangt zur Leber
- HDL
- Bildung von Chylomikronen
-Remnants - Nach TG-Abgabe enthalten die Reste mehr Cholesterin
- Remnants werden über ApoE von der Leber
aufgenommen (LDL -Rezeptor, LRP)
VLDL
- Bildung
- Syntheseort: Leber
- Bestandteile:
- Triglyceride aus endogenen Fettsäuren (Chylomikronen
-Remnants, IDL, oder de novo aus Kohlenhydraten) - Cholesterinester, gebildet durch ACAT
- Apolipoproteine
: Hauptsächlich ApoB-100, Lipidbeladung durch MTP
- Triglyceride aus endogenen Fettsäuren (Chylomikronen
- Freisetzung in die Blutbahn über den Disse-Raum
- Weg der VLDL
:
- Syntheseort: Leber

- Funktion
- Transport von Triglyceriden zu extrahepatischen Geweben
- Cholesterinbereitstellung für Zellen
- Versorgung von Muskeln und Fettgewebe mit Fettsäuren
- Umwandlung zu IDL und LDL
- HDL
überträgt ApoC-II → aktiviert Lipoproteinlipase (LPL) - LPL hydrolysiert Triglyceride → Freisetzung von Fettsäuren zur Gewebeaufnahme
- Durch TG-Abbau steigt der relative Cholesteringehalt → VLDL
werden zu IDL. - Lecithin-Cholesterin-Acyltransferase (LCAT) verestert freies Cholesterin in IDL
- IDL werden durch hepatische Lipase weiter zu LDL
umgewandelt
- HDL
- Eigenschaften von LDL
- Während der Umwandlung geht ApoC-II verloren
- LDL
enthält nur noch ApoB-100, das erst nach vollständiger Reifung die Rezeptorbindungsstelle freilegt
LDL
- Aufnahme von LDL
in Zellen - LDL
im Blutkreislauf bindet an LDL -Rezeptoren auf der Zellmembran und gelangt durch rezeptorvermittelte Endozytose in die Zelle - ApoB-100 bindet an den LDL
-Rezeptor extrahepatischer Gewebe - Vesikelbildung (Endosom) → Fusion
mit Lysosom - Hydrolyse von Cholesterinestern & Lipiden → Freisetzung von Cholesterin, Fettsäuren, Glycerin und Aminosäuren
- LDL

- Verarbeitung des Cholesterins
- Einbau in Zellmembranen
- Nutzung in Stoffwechselwegen (z. B. Steroidhormonsynthese)
- Umwandlung in Cholesterinester durch ACAT → Speicherung in Lipidtröpfchen
- Regulation der LDL
-Rezeptoren - LDL
-Rezeptor kann recycelt oder proteasomal abgebaut werden - Transkriptionsfaktor SREBP-2 reguliert die Rezeptor-Expression:
- Niedriges Cholesterin → erhöhte LDL
-Rezeptor-Synthese - Hohes Cholesterin → Hemmung der Rezeptor-Synthese
- Niedriges Cholesterin → erhöhte LDL
- Ubiquitinligase IDOL fördert den Abbau des LDL
-Rezeptors (durch Oxysterole aktiviert)
- LDL
- Familiäre Hypercholesterinämie
- Mutation des LDL
-Rezeptors verhindert Endozytose → LDL bleibt im Blut - Erhöhtes Atheroskleroserisiko
- Häufigkeit: ca. 1:300 in Deutschland
- Mutation des LDL
- Aufnahme von LDL
in die Leber - Nicht resorbiertes LDL
wird durch LDL -Rezeptoren in die Leber aufgenommen und dort weiterverarbeitet
- Nicht resorbiertes LDL
HDL
- Bindung an LCAT und Cholesterinveresterung
- LCAT ist an HDL
gebunden und wandelt Cholesterin in Cholesterinester um - Cholesterinester werden in HDL
aufgenommen und gespeichert
- LCAT ist an HDL
- Cholesterinaufnahme aus peripheren Zellen
- HDL
entzieht Zellmembranen überschüssiges freies Cholesterin - Bildung von HDL3 (weniger beladen) → HDL2 (stärker beladen)
- HDL
- Aktivierung der Lipoproteinlipase (LPL)
- HDL
aktiviert LPL, die Triglyceride in anderen Lipoproteinen abbaut (z. B. VLDL )
- HDL
- Weg der HDL