Zusammenfassung
Die urologische Diagnostik beginnt mit der urologischen Anamnese, bei der die medizinische Vorgeschichte sowie aktuelle Beschwerden des/der Patient:in erfasst werden. Anschließend erfolgt eine körperliche Untersuchung, zu der auch die Untersuchung des äußeren männlichen Genitals gehört, um Auffälligkeiten wie Narben
Im Rahmen der urologischen bildgebenden Diagnostik werden verschiedene Sonografie-Verfahren eingesetzt. Durch die konventionelle Abdominal-Sonografie der Niere, Harnleiter
Zu den labordiagnostischen Verfahren gehört der Urinteststreifen
Zur ergänzenden Überprüfung der Funktionsfähigkeit der Harnblase (Speicherung und Entleerung) wird die Uroflowmetrie (Harnflussmessung) und Urodynamik (Blasendruckmessung) angewendet.
Urologische Anamnese
Die urologische Anamnese ist besonders wichtig bei jeglichen urologischen Beschwerden (z. B. Schmerzen beim Wasserlassen
TippEin hilfreicher Tipp für das Führen einer urologischen Anamnese ist die schrittweise Vorgehensweise im Gespräch. Da einige Themen, wie z. B. sexuelle Gesundheit, als unangenehm oder schambehaftet empfunden werden können, sollte das Gespräch mit allgemeineren, unverfänglichen Fragen begonnen werden. Zum Beispiel könnte man zu Beginn nach allgemeinen Symptomen wie Schmerzen beim Wasserlassen
oder häufigem Harndrang fragen. Wenn Vertrauen aufgebaut wurde, können sensiblere Themen, wie die Sexualanamnese (z. B. Fragen zur Erektion oder Libido), angesprochen werden. Diese Struktur hilft dabei, die Atmosphäre angenehmer zu gestalten und den Patient:innen das Gefühl zu geben, dass auch intimere Fragen respektvoll und professionell behandelt werden.
Wichtige Fragen in der urologischen Anamnese sind beispielsweise:
- Wie geht es Ihnen aktuell? Haben Sie momentan Beschwerden?
- Gehen Sie regelmäßig zur urologischen Krebsvorsorge?
- Hatten Sie schon einmal urologische Vorerkrankungen?
- Gibt es in Ihrer Familie onkologische Vorerkrankungen?
- Nehmen Sie Medikamente gegen ein urologisches Leiden, z.B. Tamsulosin oder Finasterid? (siehe Pharmakologie der Urologie)
- Wie häufig gehen Sie am Tag und in der Nacht Wasserlassen? (Miktionsfrequenz)
- Wie viel trinken Sie pro Tag?
- Haben Sie Probleme (Schmerzen, Brennen) beim Wasserlassen? (Dysurie
, Algurie ) - Welche Farbe hat Ihr Urin? Haben Sie Blut
im Urin bemerkt? (Urinbeschaffenheit; Medikamenteneinnahme berücksichtigen) - Riecht der Harn neutral?
- Hatten Sie in letzter Zeit Fieber, Nachtschweiß, ungewollten Gewichtsverlust (B-Symptomatik
)? - Haben Sie regelmäßig Geschlechtsverkehr
? - Haben Sie eine:n feste:n Sexualpartner:in?
- Bestehen Probleme bei der Erektion oder Samenerguss (Ejakulation)?
- Gab es Auffälligkeiten bei der sexuellen Entwicklung?
- Ist Ihre Familienplanung abgeschlossen?
Körperliche Untersuchung
In der Urologie gehört zu jeder körperlichen Untersuchung eine vollständige Untersuchung des Abdomens
AchtungAuskultation immer vor Palpation!
Grund hierfür ist die Aktivierung der Peristaltik durch die Palpation. Dies führt zu einer Verfälschung der Auskulation.
Inspektion
- Wie schaut die Farbe der Haut aus?
- Ein blasses Hautkolorit könnte ein Hinweis für eine Anämie
sein
- Ein blasses Hautkolorit könnte ein Hinweis für eine Anämie
- Sind Narben
vorhanden? - Diese können Hinweis auf Operationen oder Traumata liefern
- Sind Vorwölbungen sichtbar?
- Ein Hinweis auf eine Herniation
Auskultation
- Wie hört sich die Peristaltik an?
- Eine leise bis rege Peristaltik ist physiologisch
- Eine laut Peristaltik ist ein Hinweis auf Gastroenteritis
- Keine bis Totenstille ist ein Hinweis auf einen paralytischen Ileus
- Hochgestellte/klingende Peristaltik ist Hinweis auf einen mechanischen Ileus
Perkussion
- Wie hört sich der Klopfschall an?
- Ein tympanischer Klopfschall ist im Bereich des Kolons
physiologisch - Ein gedämpfter Klopfschall ist ein Hinweis auf gefüllte Darmschlingen, bspw. durch Stuhl, Tumor
- Ein tympanischer Klopfschall ist im Bereich des Kolons
InfoDas Abklopfen der Nierenlager gehört streng genommen nicht zur Abdomenuntersuchung
, sondern zur Thoraxuntersuchung, jedoch bietet sie sich an dieser Stelle, der körperlichen Untersuchung an, um Pathologien betreffend Nieren festzustellen. Bspw. kann ein Nierenlagerklopfschmerz für eine Entzündung des Nierenbeckens (Pyelonephritis) sprechen.
Palpation
- Ist eine Vergrößerung oder Resistenzen eines Organs tastbar?
- Bspw. bei Erweiterung des Nierenbeckens und -kelche (Hydronephrose), Raumforderungen (Tumore)
- Hat der/die Patient:in Schmerzen, insbesondere im unteren Quadranten (Harnblase)?
- Schmerzen bei der Palpation können unterschiedlichste Ursachen haben und bedürfen einer näheren Abklärung mittels bildgebender Diagnostik (bspw. einer Sonografie)
InfoDie Palpation der Prostata gehört ebenfalls zur körperlichen Untersuchung. Sie wird jedoch häufig im Rahmen der digitalen rektalen Untersuchung
(DRU ) durchgeführt. Bei dieser Untersuchung lassen sich Vergrößerungen, Unregelmäßigkeiten und Verhärtungen ertasten. Die DRU sollte dabei nicht schmerzhaft sein.
- Physiologisch: prall-elastische Palpation wie ein angespannter Daumenballen.
- Hinweise auf ein pathologisches Geschehen: knotige, derbe Tastbefunde sowie holzharte Befunde
Für mehr Informationen siehe digitale rektale Untersuchung
.
Untersuchung des äußeren männlichen Genitals
Die Untersuchung sollte folgende Aspekte abdecken:
Inspektion
- Sind Narben
, Wunden, Rötungen sichtbar? - z.B. durch eine Infektion
oder frühere Operationen
- z.B. durch eine Infektion
- Gibt es eine Verengung der äußeren Harnröhrenöffnung (Meatus urethrae externus)?
- Diese kann u.a. zu Problemen beim Wasserlassen (Miktion) führen und ist teilweise entzündlich bedingt
- Ist ein Ausfluss aus der äußeren Harnröhrenöffnung sichtbar?
- Ein eitriger Genitalausfluss, der sog. „Bonjour-Tropfen“ ist ein Hinweis für die bakterielle Infektion
Gonorrhö
- Ein eitriger Genitalausfluss, der sog. „Bonjour-Tropfen“ ist ein Hinweis für die bakterielle Infektion
Palpation
- Lässt sich die Vorhaut gut vor- und zurückbewegen?
- Bei einer sogenannten Vorhautverengung (Phimose) lässt sich diese teilweise bis gar nicht zurückschieben
- Sind beide Hoden
im Hodensack tastbar? - Ein Hodenhochstand (Maldescensus testis
) führt u.a. zu Infertilität und ist ein Risikofaktor für Hodenkrebs
- Ein Hodenhochstand (Maldescensus testis
- Ist die Palpation des Hodens
schmerzhaft? - Hinweis auf Entzündungen, Hodentorsion
, teilweise auch Tumore
- Hinweis auf Entzündungen, Hodentorsion
MerkeAn die vollständige körperliche urologische Untersuchung wird in der Regel die urologische Sonografie angeschlossen.
Sonografie der Nieren und Harnleiter
In der Regel wird mit einer Sonografie der Nieren und Harnleiter
Durchführung
- Für die Untersuchung der Niere eignet sich ein konvexer Abdomenschallkopf
- Patient:in liegt auf dem Rücken
- Der Schallkopf wird in der Höhe von 11. und 12. Rippe
, in der Flanke, angelegt (Hinweis: Die rechte Niere liegt aufgrund der Leber tiefer) - Nierendarstellung zuerst im Längsschnitt, dann im Querschnitt durch Rotation des Schallkopfes um 90°
TippLassen sich die Nieren in Rückenlage
nicht gut darstellen, gibt es mehrere Möglichkeiten diese zu verbessern. Der/Die Patient:in wird gebeten, entweder:
- Die Arme hinter den Kopf zu legen
- Sich seitlich hinzulegen, sodass die zu untersuchende Seite nach oben zeigt oder
- Tief einzuatmen und die Luft kurz anzuhalten (die Nierenposition ist atemabhängig)
Befundung der Niere
- Form: bohnenförmig
- Größe: etwa 10-11,5 cm lang, 5-7 cm breit und 3–5 cm dick
- Echogenität: echoarmes (dunkel/grau) Nierenparenchym, echoreiches (hell/weiß) Nierenhilus
; Nierenbecken und Ureter sind nur im Falle einer pathologischen Erweiterung sichtbar - Nierenvolumen: 100-170 ml (ab 200 ml pathologisch)
- Berechnung des Nierenvolumens in ml
- Formel: V(Niere) = Länge (cm) x Breite (cm) x Tiefe (cm) x 0,5
- Berechnung des Nierenvolumens in ml
InfoDas echoarme (dunkle/grau) Nierenparenchym ist physiologisch isoechogen mit dem Leberparenchym.

Pathologie
Neben Raumforderungen, Fehlbildungen (bspw. Hufeisenniere, Beckenniere) ist die Hydronephrose eine mögliche Pathologie der Niere. Sie beschreibt eine Erweiterung des Nierenbeckens und der Nierenkelche infolge einer Abflussstörung. Als Ursachen hierfür können Harnleitersteine, Tumore oder angeborene (kongenitale) Fehlbildungen sein, welche zu einem Rückstau des Urins führen und langfristig die Nierenfunktion beeinträchtigen. Der Schweregrad der Erweiterung (Dilatation) erfolgt in den Graden:
| Gradeinteilung der Hydronephrose | Beschreibung | Sonografisches Bild |
|---|---|---|
| Grad 1 | Echofreie Erweiterung des Nierenbeckens; keine Erweiterung der Nierenkelche | siehe oben Normalbefund bei Sonografie der rechten Niere |
| Grad 2 | Zusätzliche konkave Erweiterung der Nierenkelche | 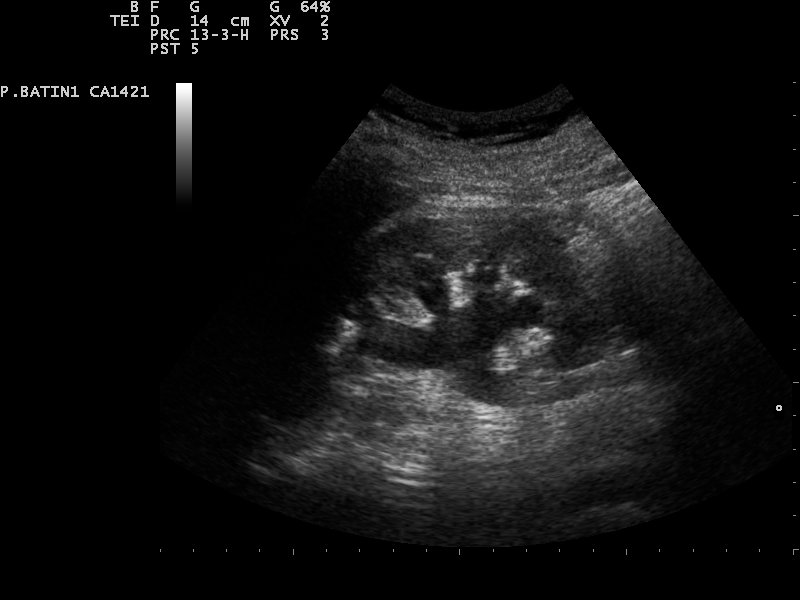 © Nevit Dilmen, CC BY-SA 3.0, https://creativecommons.org/licenses/by-sa/3.0, via Wikimedia Commons |
| Grad 3 | Konvexe Erweiterung der Nierenkelche und Zeichen der Parenchymatrophie | 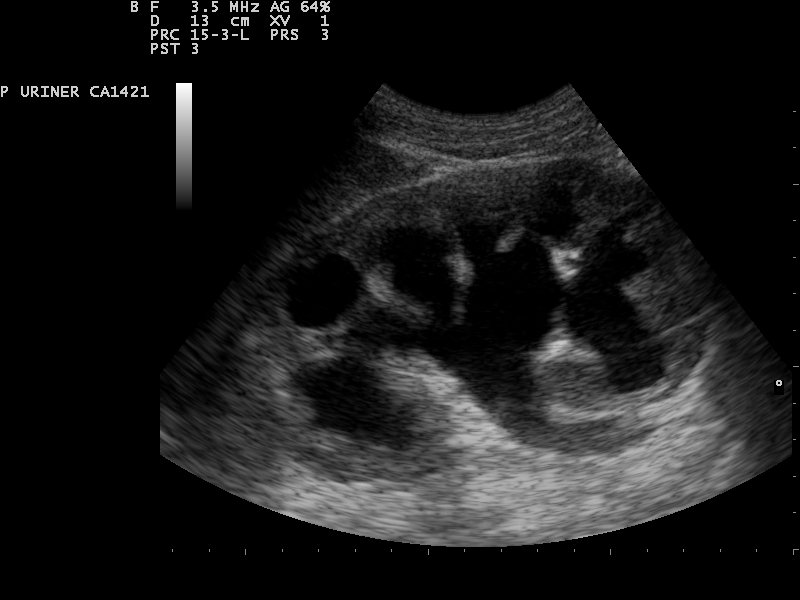 © Nevit Dilmen, CC BY-SA 3.0, https://creativecommons.org/licenses/by-sa/3.0, via Wikimedia Commons |
| Grad 4 | Aufgehobene Grenzen zwischen Nierenkelchen und Nierenbecken. Fast vollständige Atrophie | 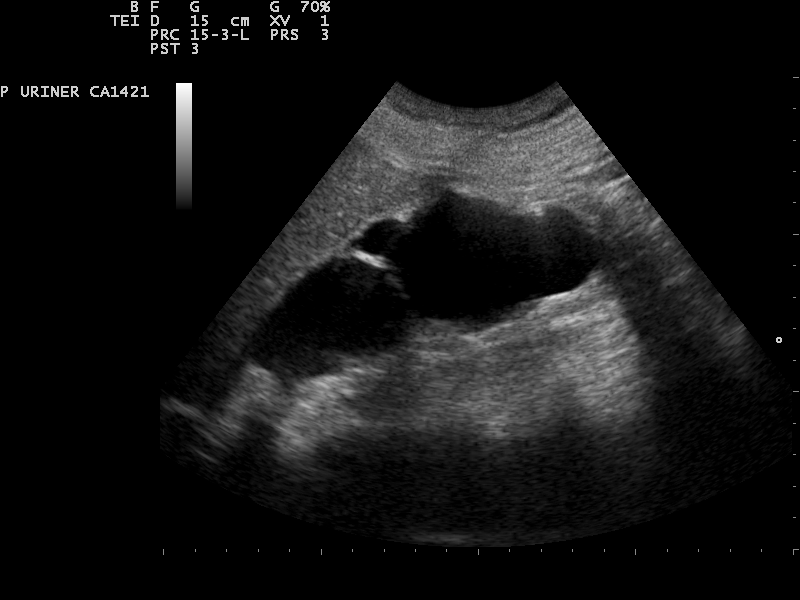 Nevit Dilmen, CC BY-SA 3.0, https://creativecommons.org/licenses/by-sa/3.0, via Wikimedia Commons |

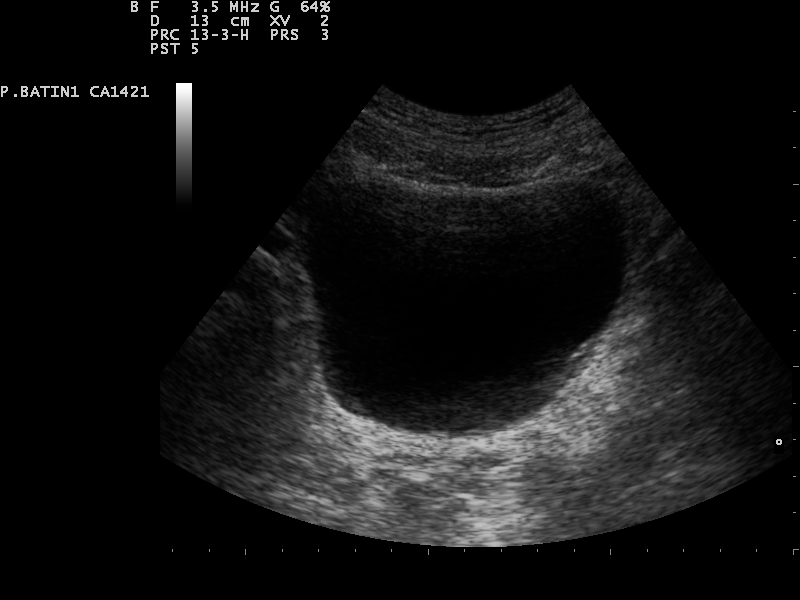
Sonografie der Harnblase
TippDie Sonografie der Harnblase gelingt am besten im gefüllten Zustand. Bei einem Füllungszustand unter 100 ml ist die Beurteilbarkeit eingeschränkt.
Durchführung
- Zur Untersuchung eignet sich - wie bei der Niere - ein konvexer Abdomenschallkopf
- Der/Die Patient:in liegt in Rückenlage
- Der konvexe Adomenschallkopf ist im mittleren Unterbauch anzusetzen
- Die Darstellung erfolgt zuerst im Querschnitt; anschließend im Längsschnitt, durch Rotation des Schallkopfs um 90°
- Bei Männern kann unterhalb der Harnblase die Prostata geschallt werden, bei Frauen Vagina
, Uterus und Rektum
Befundung
- Form: im Querschnitt annähernd rechteckig und dreieckig im Längsschnitt (abhängig vom Füllungszustand)
- Wanddicke: 3-5 mm bei gefüllter Harnblase
- Echogenität: echofrei
- Harnblasenvolumen: Männer max. 750 ml, Frauen max. 550 ml
- Berechnung in ml
- Länge und Tiefe im Längsschnitt und Breite im Querschnitt
- Formel: V(Harnblase) = Länge (cm) x Breite (cm) x Tiefe (cm) x 0,5
Exkurs: Restharnsonografie
- Dient der Feststellung einer Entleerungsstörung
- Untersuchungsbeginn: nach Entleerung der Blase
(nach Miktion) - Mittels Sonografie wird die verbliebene Harnmenge (Restharn) bestimmt
- Vermessung in cm von Querschnittslänge und -breite sowie Längsschnitthöhe
- Formel: V (Restharn) = Länge × Breite × Höhe × Korrekturfaktor (0,5 – 0,7)
- Restharnvolumen: <100ml
AchtungDer Korrekturfaktor wird in der Literatur mit 0,5-0,7 angegeben. Er ist in der Berechnung notwendig, da die Harnblase nur annähernd rechteckig ist.
TippDie meisten Sonografiegeräte haben solche Formeln hinterlegt und rechnen das Volumen automatisch aus!
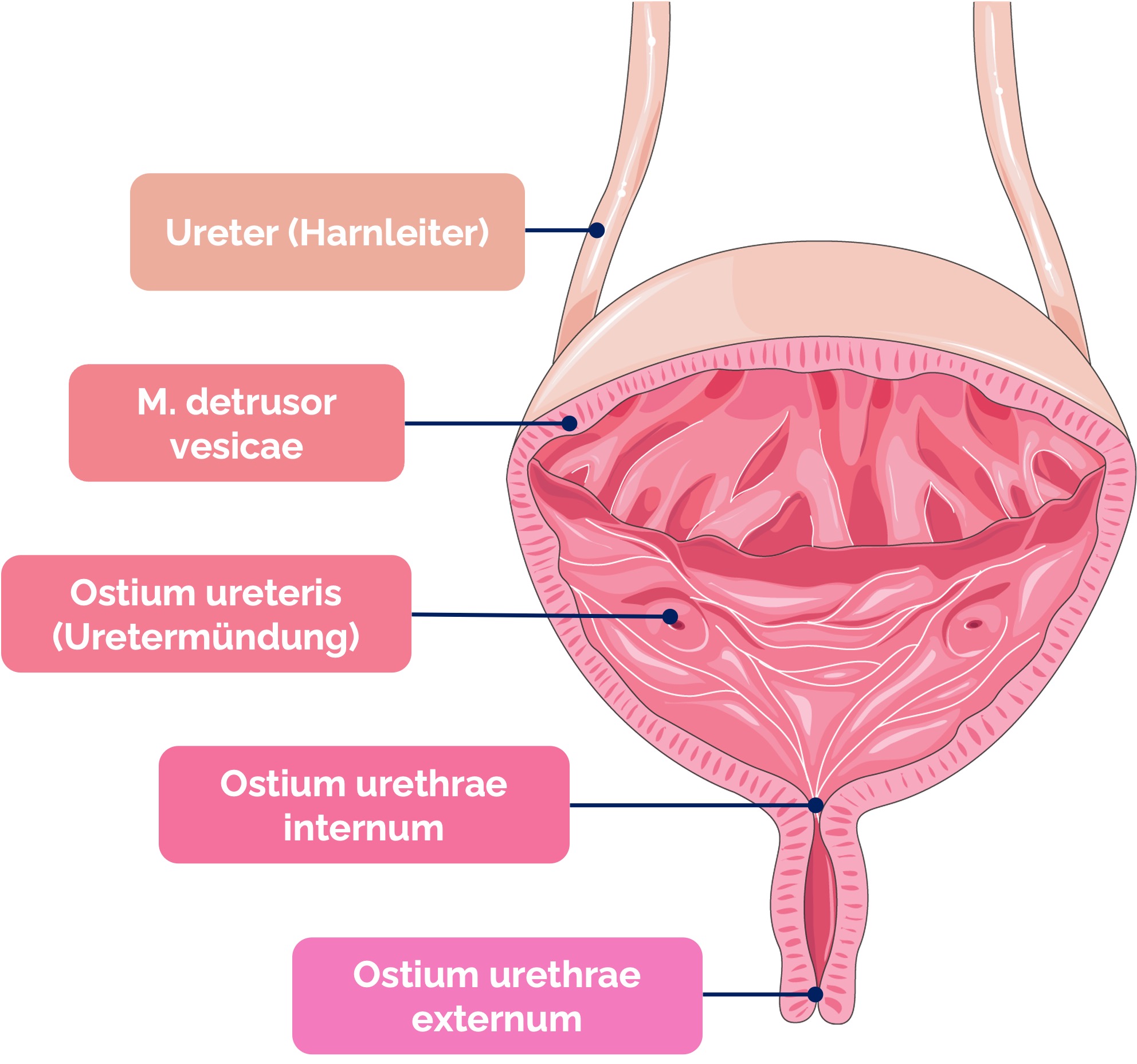
Laboratoires Servier, CC BY-SA 3.0, https://creativecommons.org/licenses/by-sa/3.0, via Wikimedia Commons. Die Abbildung ist ein Derivat der oben genannten Abbildung. Beschriftungen und Markierungen wurden ergänzt.
Nevit Dilmen, CC BY-SA 3.0, https://creativecommons.org/licenses/by-sa/3.0, via Wikimedia Commons
Pathologie
- Fehlbildungen, Festkörper (Konkremente), Blutkoagel, Raumforderungen (Harnblasentumor)
- Eine Verdickung der Blasenwand oder einer Restharnmenge von >100 ml können Zeichen einer Blasenentleerungsstörung sein
Sonografie der Hoden
Durchführung
- Hierfür eignet sich am besten ein flacher Linearschallkopf
- Patent liegt auf dem Rücken
- Untersuchung in längs (Longitudinal-) und quer (Transversalebene) im direkten Seitenvergleich
TippHandling
Mit der Hand, die nicht den Schallkopf hält, fixiert man den Hoden
. Um das gesamte Gewebe abzubilden, wird der Schallkopf über den gesamten Hoden bewegt.
Befundung
- Form: oval
- Größe: 4–5 cm lang, 3 cm breit und 2–3 cm dick
- Volumen: 15-25 ml und kann analog zur Restharn-Formel berechnet werden (s. Sonografie der Niere und Harnleiter
) - Echogenität: echohomogenes Hodenparenchym
Pathologie
- Fehlbildungen, Raumforderungen, Hodentorsion
, Anomalie, Krampfadern (Varikozle) - Echofreie Areale deuten auf Flüssigkeitsansammlungen hin, wie eine Hydrozele oder Zyste
TippBei Verdacht auf pathologische Veränderungen der arteriellen und/oder venösen Durchblutung bspw. kleine Krampfadern (Varikozele) sollte immer eine Doppler-Sonografie durchgeführt werden.
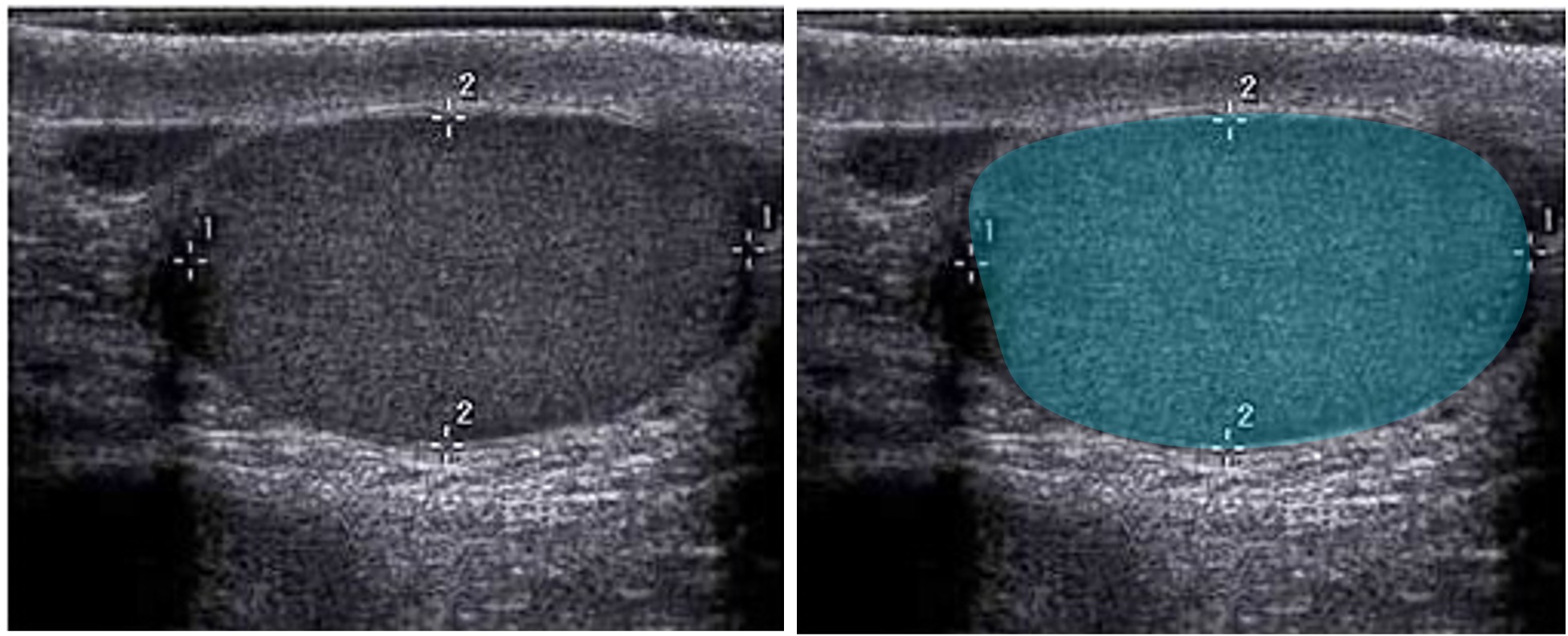
Chee-Wai Mak and Wen-Sheng Tzeng, CC BY 3.0, https://creativecommons.org/licenses/by/3.0, via Wikimedia Commons. Die Abbildung ist ein Derivat der oben genannten Abbildung. Das Bild wurde zugeschnitten, dupliziert und das Overlay ergänzt.
Transrektaler Sonografie (TRUS)
Aufgrund der anatomischen Nähe von Prostata (und Bläschendrüsen) zum Mastdarm
Durchführung
- Zur Durchführung wird eine transrektale Sonografie-Sonde verwendet
- Über die Sonde wird eine Schutzhülle gestülpt
- Der Patient liegt seitlich, mit angezogenen Beinen
- Ultraschallgel wird von innen und außen auf die Hülle aufgetragen
- Die Sonde wird vorsichtig und mit Ankündigung (!) in den Enddarm eingeführt
InfoDie Prostata wird in zwei Ebenen (Längs- und Querschnitt) dargestellt. Moderne TRUS-Schallköpfe haben einen eingebauten Transducer, mit dem man per Knopfdruck zwischen den verschiedenen Ebenen wechseln kann. Somit ist ein Drehen der Sonde nicht nötig.
Befundung der Prostata
- Form: kastanienartig
- Größe: 3 cm lang, 4 cm breit, 2 cm dick
- Echogenität: diese kann leicht variieren, aber die Prostata sollte scharf begrenzt sein
- Beurteilung des Prostataparenchyms
- Die periphere und zentrale Zone der Prostata weisen eine mittlere, homogene Echogenität auf
- Die Übergangszone kann etwas inhomogen und echoärmer sein, was als normal angesehen wird
- Verkalkungen in der Prostata erscheinen echoreich (hell) und sind in der Regel nicht pathologisch
- Volumen: liegt bei etwa 20–30 ml
- Berechnung des Prostatavolumens
- Formel: V(Prostata) = Länge (cm) x Breite (cm) x Tiefe (cm) x 0,5
- Berechnung des Prostatavolumens
TippDie meisten Ultraschallgeräte haben solche Formeln hinterlegt und rechnen das Volumen automatisch aus!
Pathologie
- Veränderungen in der Echogenität (z.B. stark abweichend oder unscharf begrenzt) können auf ein Prostatakarzinom
hinweisen, insbesondere wenn bereits in der digitalen rektalen Untersuchung (DRU ) ein verdächtiger Befund festgestellt wurde
Urinteststreifen (U-Stix)
Der Urinteststreifen
Durchführung
- Der Teststreifen wird unmittelbar nach der Uringewinnung für max. 1 Sekunde in den Urin eingetaucht und nach ca. 1–2 Minuten (je nach Herstellerangaben unterschiedlich) abgelesen
Für die urologisch Untersuchung sind folgende Parameter wichtig:
- Hämoglobin
- Nachweis von Erythrozyten
oder Myoglobin - Bei einer sichtbaren Verfärbung des Urins spricht man von einer Makrohämaturie
- Bei einer sichtbaren Verfärbung des Urins spricht man von einer Makrohämaturie
- Ist lediglich der U-Stix
positiv, so spricht man von einer Mikrohämaturie - Hämoglobin im Urin
ist ein Hinweis für eine renale oder postrenale Erkrankung (z.B. Harnsteine, Tumore, Nephritis, Zystitis) - Falsch positiv: Myoglobin
erhöht bei körperlicher Belastung (wird als Hämoglobin erkannt); Kontamination durch Menstruationsblut - Falsch negativ: Kontamination mit Reinigungsmitteln
- → Auffällig: Anfertigen eines Urinsediments
- Nachweis von Erythrozyten
- Leukozyten
- Leukozyten
sprechen für eine Entzündung im Bereich der Nieren und der ableitenden Harnwege - Falsch-positiv: körperliche Belastung; Fieber
; Medikamenteneinnahme (ASS) - → Auffällig: Urinkultur
- Leukozyten
- Nitrit
- Physiologisch ist der Urin frei von Nitrit
- Ein Nachweis von Nitrit deutet auf einen bakteriellen Harnwegsinfekt mit Nitrit-bildenden Bakterien hin
- Falsch-positiv: Verzehr von roter Beete
- Falsch-negativ: Neugeborene; gemüsearme Ernährung; Antibiotikabehandlung; geringe Bakterienzahl im Urin; (Enterokokken & Pseudomonaden bilden kein Nitrit)
- → Auffällig: Urinkultur
, Antibiotikatherapie
- Proteine
- Physiologisch befinden sich keine Proteine im Urin
- Nach körperlicher Belastung kann es zu einer geringen Proteinurie
kommen. Mittels U-Stix können nur größere Proteinmengen (insb. Albumin ) nachgewiesen werden. - Eine Mikroalbuminurie
, die insbesondere zur Früherkennung einer diabetischen Mikroalbuminurie relevant ist, kann mittels U-Stix leider nicht detektiert werden. Ein Nachweis von Proteinen im Urin mittels U-Stix spricht also für eine fortgeschrittene Schädigung. - Falsch-positiv: bei alkalischem Urin, z.B. im Rahmen eines Harnwegsinfektes
- Falsch-negativ: erhöhtes Vorkommen von Bence-Jones-Proteinen (im Rahmen eines Multiplen Myeloms), diese werden nicht durch U-Stix
erkannt - → Auffällig: Sammelurin
- Physiologisch befinden sich keine Proteine im Urin
- pH-Wert
- Ein stark alkalischer Urin kann auf einen Harnwegsinfekt mit harnstoffspaltenden Erregern hindeuten
Uroflowmetrie
DefinitionDie Uroflowmetrie (Harnflussmessung) ist eine nicht-invasive Untersuchung zur Messung der Harnflussrate (Q) während des Wasserlassens in ml/s und dient der Abklärung einer Entleerungsstörung (Miktionsstörung
). Die Ergebnisse werden als Kurve dargestellt. Die Uroflowmetrie hilft, Beeinträchtigungen des Harnflusses objektiv festzustellen. Für eine valide Messung ist ein Miktionsvolumen von mindestens 150 ml erforderlich.
Durchführung
- Die Blase
des/der Patient:in muss vor der Untersuchung gut gefüllt sein - Für die Untersuchung wird ein spezieller Trichter mit Sensor verwendet
- Männer sollen dabei im Stehen, Frauen im Sitzen urinieren
Indikationen
- Befunderhebung vor einer operativen Therapie des benignen Prostatasyndroms
- Harnblasenentleerungsstörung mit unklarem klinischen Befund
AchtungEine generelle Durchführung einer Uroflowmetrie bei Patient:innen mit Beschwerden des unteren Harntraktes ist nicht indiziert!

Benreis, CC BY-SA 4.0, https://creativecommons.org/licenses/by-sa/4.0, via Wikimedia Commons
Befundung
| Parameter | Normwert |
|---|---|
| Miktionsvolumen | 150–600 ml |
| Miktionszeit | <30 sek |
| Maximaler Harnfluss (Qmax) in ml/s | Stark altersabhängig, jedoch >12 ml/s |
Die Ergebnisse der Untersuchung werden als Kurve dargestellt. Ein Normalbefund weißt eine glockenförmige Kurve auf, Pathologien weichen von dieser Form ab.
Pathologie
- Die Verringerung des maximalen Harnflusses (Qmax) auf <12 ml/s, spricht für eine subvesikale Obstruktion, z.B. im Rahmen eines benignen Prostatasyndroms
. Qmax wird dabei früh erreicht (abgeflachte Glocke) - Eine abgeflachte Kurve mit Plateauphase (keine Glockenkurve) spricht für eine Harnröhrenstriktur
- Irreguläres An- und Absteigen der Miktionskurve ohne Erreichen eines normalen Qmax spricht für eine Dyssynergie zwischen dem Detrusor- und dem Sphinkter-Muskel der Harnblase. Aber auch verkrampfte Patienten können ein solches Miktionsmuster in der Uroflowmetrie erreichen

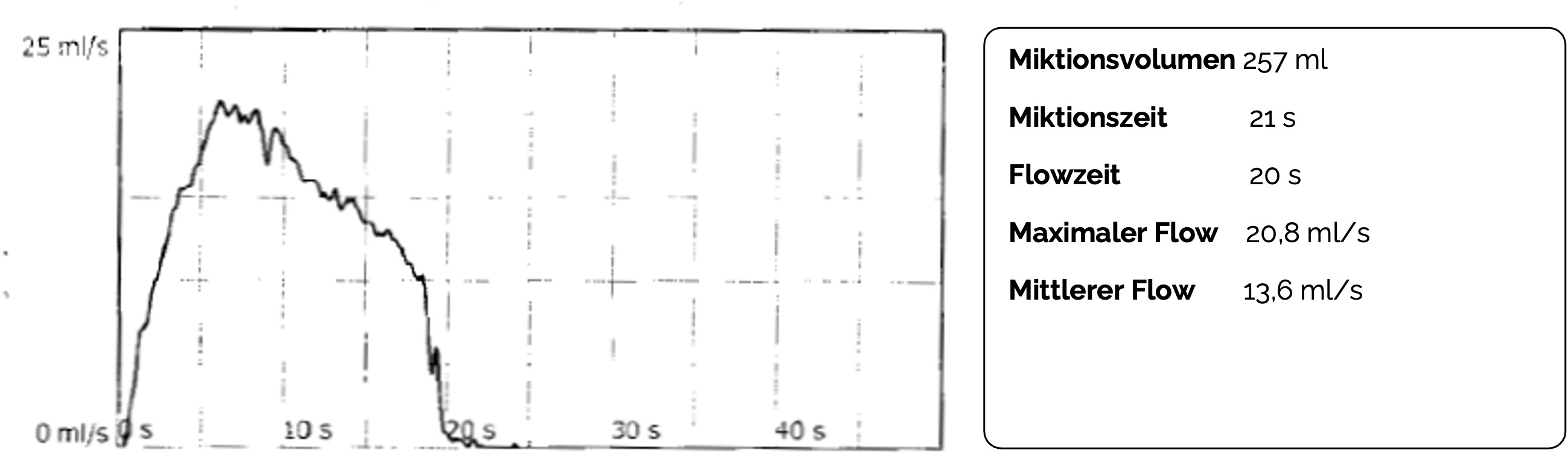
Jmarchn, CC BY-SA 3.0, https://creativecommons.org/licenses/by-sa/3.0, via Wikimedia Commons. Die Abbildung ist ein Derivat der oben genannten Abbildung. Sie wurde zugeschnitten und Beschriftungen ergänzt.
Urodynamik
DefinitionDie Urodynamik ist eine sehr spezielle, invasive Untersuchung, die die Funktionsweise der Harnblase (Speicher- und Entleerung) beurteilt. Mit Hilfe von Messkathetern und Elektroden, werden die vorherrschenden Volumina und Drücke während der Speicher- und Entleerungsphase (Miktion) gemessen. Etwaige Funktionsstörungen (z.B. Inkontinenz
) könnten hiermit festgestellt werden.
Durchführung
- Vor dem Beginn der Untersuchung wird die Harnblase vollständig entleert, entweder durch Miktion oder durch Einmalkatheterisierung
- Der/die Patient:in sitzt auf einem speziellen Untersuchungsstuhl, unter dem sich ein Urinbehälter befindet
- Zur Messung des intravesikalen Drucks wird ein Messkatheter in die Harnblase eingeführt
- Zur Bestimmung des intraabdominellen Drucks wird zudem rektal ein Messkatheter eingebracht und Bestimmung der Beckenbodenaktivität (EMG) Messelektroden an der Oberschenkelinnenseite befestigt
- Während der Messung wird die Blase
über den intravesikalen Katheter mit körperwarmem Wasser gefüllt; dabei wird initial mit etwa 20–30 ml/min gestartet.
Während der kontinuierlichen Füllung der Blase
- Ab wann er/sie einen Harndrang verspürt?
- Ab wann er/sie normalerweise urinieren würde?
- Ab wann er/sie stärksten Harndrang verspürt?
- Etwa alle 50–100 ml während der Füllung wird der/die Patient:in gebeten, zu husten
, um Ausschläge in der Messkurve zu provozieren. Dies dient zur Lagekontrolle der Messkatheter - Wenn der/die Patient:in stärksten Harndrang verspürt, wird die Füllphase gestoppt und die Entleerungsphase eingeleitet. Hierbei soll der/die Patient:in versuchen, willkürlich in den Urinbehälter zu urinieren
- Während der gesamten Urodynamik werden die gemessenen Parameter in verschiedene Kurven aufgezeichnet und können nach der Untersuchung ausgewertet werden

Auswertung
In der Auswertung sind verschiedene Kurven wiedergegeben:
- Intraabdomineller Druck (P
abd), der über die rektale Messsonde ermittelt wird - Intravesikaler Druck (P
ves), der über den Blasen -Messkatheter bestimmt wird - Druck des Musculus detrusor vesicae (P
det= P ves-P abd): dieser Druck berechnet sich aus dem intraabdominellen und intravesikalen Druck - Beckenbodenaktivität, aufgezeichnet mit den EMG-Elektroden
- Urinfluss
- Ausgetretenes Volumen
MerkeDie Auswertung orientiert sich an den verschiedenen Phasen der Messung.
Füllphase
- Ab wann verspürt der/die Patient:in den ersten Harndrang?
- Normalbefund: Das erste Wahrnehmen des Harndrangs bei 150–200 ml Füllvolumen wird als normosensibel bezeichnet
- Auffällige Befunde: liegt die Wahrnehmung des Harndrangs deutlich darunter oder darüber, spricht man von einer hyper- bzw. hyposensiblen Harnblase
- Bei welchem Volumen hatte der/die Patient:in maximalen Harndrang?
- Normalbefund: Hierbei geht es um die Kapazität der Harnblase, die bei 400–600 ml liegen sollte → Dann spricht man von einer normokapazitären Harnblase
- Auffällige Befunde: Ist die Kapazität der Harnblase schon deutlich früher oder erst viel später ausgeschöpft, so spricht man von einer hypokapazitären Harnblase bzw. einer hyperkapazitären Harnblase
- Zeigen sich während der Füllphase Aktivitäten im M. detrusor vesicae?
- Normalbefund: Der M. detrusor vesicae (wiedergegeben durch P
det) sollte nur zur Miktion aktiv werden - Auffällige Befunde: Falls der M. detrusor vesicae dennoch aktiv wird, unterscheidet man zwischen phasischen und terminalen Detrusorüberaktivitäten
- Bei phasischen Überaktivitäten kommt es zu leichten Aktivitäten während der Füllphase, jedoch ohne Urinverlust
- Terminale Überaktivitäten sind oft stärker, gehen häufig mit imperativem Harndrang einher und leiten die Miktion ein
- Normalbefund: Der M. detrusor vesicae (wiedergegeben durch P
- Ist die Compliance
(Dehnbarkeit) der Harnblase erhalten? - Die Compliance
in der Urodynamik ist der Quotient aus Volumenänderung und Änderung des Detrusordrucks - Vereinfacht kann betrachtet werden, ob der Detrusordruck während der Füllphase merklich (nahezu linear) ansteigt. Ist dies der Fall, liegt eine Low-Compliance
-Blase vor
- Die Compliance
TippDer Befund einer physiologischen Füllphase in der Urodynamik lautet also: Normosensible, normotone und normokapazitäre Harnblase bei erhaltener Compliance
ohne Urinverlust.
Entleerungsphase
In dieser zweiten Phase geht es darum, die verschiedenen Druckverhältnisse während der Miktion zu visualisieren. Zunächst wird untersucht, ob die Miktion willkürlich ausgelöst werden kann.
- Beobachtete Parameter:
- Detrusordruck (P
det): - Zu Beginn der Miktion
- Maximaler Detrusordruck
- Detrusordruck bei Erreichen des maximalen Harnflusses (Qmax)
- Detrusordruck am Ende der Miktion
- Urinflow (Q):
- Wie viele ml/s werden ausgeschieden?
- Wo liegt der maximale Harnfluss (Qmax)?
- Wie viel Urin wurde insgesamt ausgeschieden?
- Detrusordruck (P
- Berechnung der Indizes:
- Bladder Contractility Index (BCI):
- Formel: BCI = P
det Qmax + 5 Qmax - Interpretation:
- >150: hyperkontraktiler M. detrusor vesicae
- 100–150: Physiologisch
- <100: Hypokontraktiler M. detrusor vesicae
- Formel: BCI = P
- Bladder Contractility Index (BCI):
- Bladder Outlet Obstruction Index (BOOI):
- Formel: BOOI = P
det Qmax – 2 Qmax - Interpretation:
- <20: Nicht-obstruktiv
- 20–40: Grenzwertig
- >40: obstruktiv
- Formel: BOOI = P
Ergebnis:
Anhand dieser Werte lassen sich eine subvesikale Obstruktion sowie ein hypo- oder hyperkontraktiler Detrusor diagnostizieren.
Quellen
- Hofmann et al: Ultraschall in der Urologie. Springer Verlag 2012, ISBN: 13 978-3-642-21087-7
- Gassar et al: Basiswissen Urologie. Springer Verlag 2023, ISBN: 978-3-662-67449-9
- Hautmann et al: Urologie. Springer Verlag 2014, ISBN: 13 978-3-642-34318-6


